Кликните на питање да бисте видели одговор.
0 – 3 – 5 – 140 – 5 – 3 – 0
Значај најважнијих фактора за очување општег здравља истакнут је у својеврсном „Кôду здравља“ Европске повеље о здрављу срца, означеног једноставним редоследом цифара 0-3-5-140-5-3-0, при чему бројеви симболизују:
0 - потпуно одсуство пушења и излагања дуванском диму, одсуство гојазности и шећерне болести;
3 - редовну физичку активност: 30 минута дневно или 3km шетње дневно или 30km шетње недељно) и ниво LDL холестерола испод 3 mmol/l);
5 - довољан унос воћа и поврћа (5 порција дневно) и ниво укупног холестерола у крви испод 5 mmol/l;
140 - значај контроле артеријског крвног притиска тако да вредност систолног крвног притиска („горњег“) буде испод 140 mmHg.
- Болести срца и крвних судова - кардиоваскуларне болести/КВБ (исхемијска болест срца /И20-И25/, цереброваскуларне болести /И60-И69/)
- Малигне болести (рак плућа и бронха, дојке, дебелог црева, грлића материце, простате, желуца...)
- Хроничне болести респираторног тракта (хр. бронхитис и емфизем -ХОБП, бронхијална астма)
- Хроничне болести дигестивног тракта (пептички улкус, кронова болест, улцерозни колитис)
- Diabetes mellitus (тип 1 и тип 2)
- Мускулоскелетне болести (реуматоидни артритис, гихт, лумбоишијалгија...)
- Повреде и тровања (у саобраћају, на раду и у кући)
- Менталне болести (униполарна депресија, болести зависности...)
- Зубни каријес и пародонтопатије итд.
- СПОР, АСИМПТОМАТСКИ ПОЧЕТАК И ДУГ (ХРОНИЧНИ), ПРОГРЕДИЈЕНТАН (напредујућ) ТОК
- ВИСОКЕ СТОПЕ ПРЕВАЛЕНЦИЈЕ (раширеност у становништву) И ИНЦИДЕНЦИЈЕ (учесталост појаве нових случајева), НАРОЧИТО У СТАРИЈОЈ ЖИВОТНОЈ ДОБИ ПОМЕРАЊЕ ПОЈАВЕ ХНБ КА МЛАЂИМ СТАРОСНИМ КАТЕГОРИЈАМА (30-69 г) – у земљама у којима нису добро примењене мере превенције;
- ВИСОКЕ СПЕЦИФИЧНЕ СТОПЕ МОРТАЛИТЕТА
- ЗАЈЕДНИЧКИ ФАКТОРИ РИЗИКА
- ДОПРИНОС ФАКТОРА РИЗИКА НИЈЕ ПО ПРИНЦИПУ ПРОСТОГ САБИРАЊА, ВЕЋ АДИЦИЈЕ (1+1 ≠ 2= 3 или више пута већи ризик него прост збир фактора ризика)
- НАЈВИШЕ ДОПРИНОСЕ СТОПИ АПСЕНТИЗМА (стопи одсуствовања са посла)
- НАЈВИШЕ ДОПРИНОСЕ СТОПИ ИНВАЛИДИТЕТА (прерано пензионисање)
- НАЈВИШЕ ДОПРИНОСЕ ЕКОНОМСКИМ ТРОШКОВИМА ЗБОГ ЛЕЧЕЊА (ПЗЗ, хоспитализација, лекови, рехабилитација...)
ЗАЈЕДНИЧКИ ФАКТОРИ РИЗИКА:
- I променљиви (сви бихејвиорални и неки биолошки) и непроменљиви (биолошки фактори попут пола, старости и наследних фактора)
- II биолошки и бихејвиорални
- Пушење и излагање дуванском диму:
- нема безбедне дозе изложености дуванском диму, ни активно ни пасивно;
- сви дувански производи су штетни: цигарете, е-цигарете, IQOS, GLO, Logic, наргиле, цигаре, цигарилоси, дуван за жвакање (снус) итд.
- одвикавање у било којој доби доводи до продужења живота, а у младости и до заштите репродуктивног здравља.
- Неправилна исхрана:
- небезбедна храна и поступци у исхрани: неодржавање чистоће намирница, руку, радних површина, посуђа и кухиње; нераздвајање чистих намирница од прљавих и свежих од куваних; недовољно загревање намирница (треба изнад 70℃); чување намирница на небезбедним температурама (треба испод 5℃ или изнад 60℃); третирање намирница небезбедном водом за пиће; необраћање пажње на декларације о року трајања, саставу и другим карактеристикама намирница...);
- недовољан или претеран енергетски унос у односу на енергетски расход;
- једноличан избор намирница у погледу састава хранљивих материја;
- недовољан унос влакана биљног порекла (мање од 400g или 5 порција свежег воћа и поврћа дневно; неконзумирање производа од целог зрна житарица);
- недовољан унос полинезасићених масти (хладно цеђена уља – сунцокрета, маслине, уљане репице и сл, коштуњаво воће, „плаве“ рибе...);
- прекомеран унос засићених масти (животињска маст, масна меса, сухомеснати производи, необрано млеко и млечни производи - путер, павлака, кајмак, тврди сиреви итд.);
- прекомеран унос транс-масти (маргарин, масна пецива, кондиторски производи, месо и масна храна обрађена на високим температурама >180℃.)
- прекомеран унос соли (досољавањем „за столом“ или уносом намирница које фабрички имају повишен садржај соли - „грицкалице“, хлеб и пецива, сухомеснати производи, сиреви, готова јела, сосеви...)
- прекомеран унос простих шећера (слаткиши, пецива од белог брашна итд); неравномеран распоред и број дневних оброка (неконзумирање доручка, више или мање од 3 главна оброка и две воћне ужине, преобимна вечера итд);
- неправилан начин обраде намирница (пржење, печење, поховање, роштиљ на отвореном пламену и диму, предуго кување, обрада на температурама изнад 180℃, претерано хладна и топла јела, претерано зачињена храна, димљено месо итд);
- претерана употреба конзервисане хране, готових јела, хране са адитивима и доминантно храњење ван куће;
- неокупљање чланова домаћинства на заједнички обед (доручак, ручак или вечера);
- обедовање пред телевизором и „грицкање“ између оброка;
- некритично узимање суплемената (витамина, минерала, биљних препарата...), без консултација са лекаром и на дуже време;
- недовољан унос воде (1,5-2l дневно, или 8 чаша) и др;
- Недовољна физичка активност:
- за одрасле мање од 30 минута дневно (или 150 минута недељно) која ће довести до задиханости и знојења (или 3km шетње дневно, или 30km шетње недељно);
- за децу мање од 60 минута дневно физичке активности која ће довести до задиханости и знојења;
- недовољан боравак у природи;
- o физичка активност одраслих људи недељно краћа од 150 минута је ризик, а доказано је да се све рачуна: пешачење (сићи раније 1 аутобуску станицу, шетње уз избегавање екстремних временских услова...), активно чување деце, пењање степеницама уместо лифтом, рад у кући и башти, спремање стана, вожња бицикла итд.
-
Неправилан ритам рада и одмора:
- мање од 6 часова ноћног сна;
- предуго ноћно бдење и
- неравномеран ритам сна (нпр. заспивање и буђење у различито време) и дубина сна (хркање, изложеност буци, анксиозност...);
-
Прекомерна конзумација алкохола:
- свакодневна конзумација 1 јединице* алкохола за жене одн. 2 јединице алкохола за мушкарце;
- повремена конзмација више од 1 јединице алкохола за жене одн. више од 2 јединице алкохола за мушкарце;
- повремено опијање;
- Препорука: најбоље је не конзумирати алкохол а свакако не више од 2 пута недељно 1 јединицу алкохола за жене одн. 2 јединице алкохола за мушкарце (за вино се свакодневно узимање 1,2dl толерише у склопу потпуне медитеранске дијете, a бенефити су описани код старијих од 50 година).
-
Злоупотреба психоактивних супстанци (ПАС):
- самоиницијативно узимање лекова (најчешће за спавање, умирење и болове);
- злоупотреба марихуане, екстазија, амфетамина, „нових дрога“, кокаина, хероина и др. ПАС;
- злоупотреба кортикостероида за повећање мишићне масе;
- политоксикоманија (истовремена злоупотреба више ПАС; нпр. дуван/марихуана + алкохол + друге ПАС);
-
Друге болести зависности :
- зависност од клађења (off-line и on-line; у објектима и на интернету);
- зависност од играња игара (off-line и on-line; у објектима и на интернету);
- зависност од других облика понашања (куповина, секс, пластичне операције...).
-
Ризично понашање у саобраћају:
- некоришћење сигурносних појасева,
- прелазак ван обележеног пешачког прелаза, на црвено светло и претрчавање,
- коришћење мобилних телефона током учествовања у саобраћају
- некоришћење кациге при вожњи мотоцикла
- некоришћење сигурносних седишта за децу,
- вожња под утицајем алкохола и ПАС,
- вожња без одмора (дуже од 3h) и без рехидрације,
- превоз деце млађе од 12 година на предњем седишту,
- непридржавање ограничења брзине,
- пролазак нa жуто/црвено светло,
- непоштовање других саобраћајних прописа;
-
Друге врсте деструктивног понашања према себи и другима:
- претерано излагање сунцу и вештачким УВ зрацима,
- неношење заштитне опреме (током рада, физичке активности, саобраћаја...)
- необезбеђеност животног простора од случајних повреда и тровања,
- тетоважа и присинг у неадекватним условима (ризик за алергије, хепатитисе па и ХИВ),
- самоиницијативно узимање антибиотика,
- неизбегавање доказаних алергена,
- самоповређивање,
- агресивно понашање и насиље,
- бављење екстремним спортовима и активностима
- покушаји самоубиства,
- немарно или намерно загађење животне средине (неразврставање и неадекватно одлагање отпада, нерециклирање, неодржавање септичких јама...) и радне околине (најчешће пушење у радном и јавном простору) итд.
-
Ризично сексуално и репродуктивно понашање:
- рано ступање у сексуалне односе (са 15 година или раније, као и пре психо-физичке зрелости),
- пристајање на нежељени секс,
- пристајање на секс под дејством алкохола и ПАС,
- честа промена сексуалних партнера/-ки,
- истовремено постојање више сексуалних партнера/-ки,
- некоришћење кондома при сваком сексуалном односу до одлуке о потомству,
- некоришћење контрацептивних средстава као метода планирања породице са сталним сексуалним партнером/-ком,
- претежно коришћење тзв. „ургентне контрацепције“ (пилуле за „дан после“) као метода планирања породице,
- претежно коришћење неефикасних метода контрацепције (метода плодних и неплодних дана, прекинути сношај и др),
- учестали намерни прекиди трудноће,
- неодлажење код гинеколога 1 пут годишње а у трудноћи 1 пут месечно (за жене),
- некоришћење услуга уролога (за мушкарце),
- размаци између порођаја краћи од 2 године и рађање више од 4 детета,
- рађање детета пре 18 године и после 35 године,
- искључиво дојење краће од 6 месеци и дојење краће од 12 месеци;
- неаутономност у доношењу одлука у вези са сексуалношћу (непознавање начина: тражења или одбијања сексуалног односа, тражења да се сексуални партнер/-ка прегледа на сексуално-преносиве болести или користи контрацепцију итд),
- неодазивање на скрининг за карцином грлића материце и на мамографију,
- неадекватна хигијена спољних полних органа код оба пола (а код жена и за време менструације) – код оба пола најмање једанпут дневно туширање топлом водом уз употребу неутралних сапуна и лични пешкир, а за време месечних циклуса 2-3 пута дневно, са чешћим мењањем хигијенских уложака од природних влакана (најмање на 3 часа) итд.
-
Неправилно коришћење здравствене службе:
- непостојање уговора са „изабраним лекаром“ (опште медицине/медицине рада, гинекологом, педијатром или стоматологом);
- искључиво самолечење и/или обраћање за помоћ нестручним лицима и лаицима („надрилекарима“ – „лицем у лице“ или “on-line”, насумично претраживање интернета);
- претерана контрола здравља;
- недовољно коришћење превентивних прегледа:
- неодазивање на вакцинације, превентивне и контролне прегледе и скрининге;
- неконтролисање индекса телесне масе, крвног притиска, масноћа и шећера у крви (самостално или у здравственој установи),
- неконтролисање бриса грлића материце код жена 20-65 година,
- неконтролисање Папа-бриса грлића материце код жена доби 20-65 година 1 пут годишње (први преглед у 20. години или најкасније 3 године после првог сексуалног односа),
- избегавање мамографских прегледа дојке од 50 до 69 године (1 пут у 2 године) или по препоруци,
- избегавање контроле столице на скривено крварење након 50 године или по савету,
- избегавање контроле простате код мушкарца након 50 године или по савету,
- избегавање тестирања на ХИВ, сексуално и крвно-преносиве инфекције када постоји ризик или по савету лекара у ДПСТ саветовалиштима итд.
-
Фактори ризика повезани са социјалним функционисањем:
- пролонгирани стрес и непознавање вештина његовог превладавања,
- самоизолација: изостанак когнитивних напора (читање, енигматика, учење језика и вештина...), социјалних контаката са блиским људима и на јавно-културним догађајима,
- проблеми прилагођавања у вези са измењеним социјалним нормама,
- ограничење степена самореализације (одлагање или одустајање од постигнућа реалистично постављених циљева у вези са образовањем, запошљавањем, партнерством, родитељством итд),
- пролонгирана егзистенцијална несигурност итд;
-
Недовољна орална хигијена:
- прање зуба ређе од двапут дневно (ујутро пре доручка а увече после вечере),
- прање зуба у трајању краћем од три минута,
- некоришћење пасти за зубе на бази флуора,
- неадекватна техника прања зуба (препорука: прати спољне, унутрашње и гризне површине зуба и језик; горње зубе прати „одозго на доле-како киша пада“ а доње зубе - „одоздо на горе-како трава расте“),
- некоришћење других средстава за одржавање оралне хигијене по препоруци стоматолога (интерденталног конца и четкица, препарата за дезинфекцију уста...)
- посећивање стоматолога ређе од 2 пута годишње или још горе – само када постоји проблем.
-
Недовољна лична телесна хигијена
- нередовно прање руку; препорука: сваки пут пре и после јела и после употребе тоалета, по уласку у кућу, пре и после припреме намирница, пре помоћи другим особама у хигијени и нези, после обављања прљавих послова (у башти, са прљавим вешом, са кућним љубимцима, после неге болесника...);
- неправилно прање руку; препорука: прање трљањем шака тако да се обухвате дланови, надланице, појединачни прсти, између прстију, врхови прстију и корени шака, помоћу топле воде и течног сапуна (или личног тврдог сапуна), уз коришћење личног памучног пешкира или једнократног убруса;
- нередовно купање и мењање веша (једанпут дневно),
- претежно ношење гардеробе и обуће од вештачких влакана, тесне гардеробе итд.
- пол,
- старост,
- наслеђе и
- стечени трајни инвалидитет.
-
- прекомерна телесна маса (Индекс телесне масе/Body Mass Index – BMI 25-30; BMI=телесна маса у kg / телесна висина у метрима²)и гојазност (BMI 30 и више),
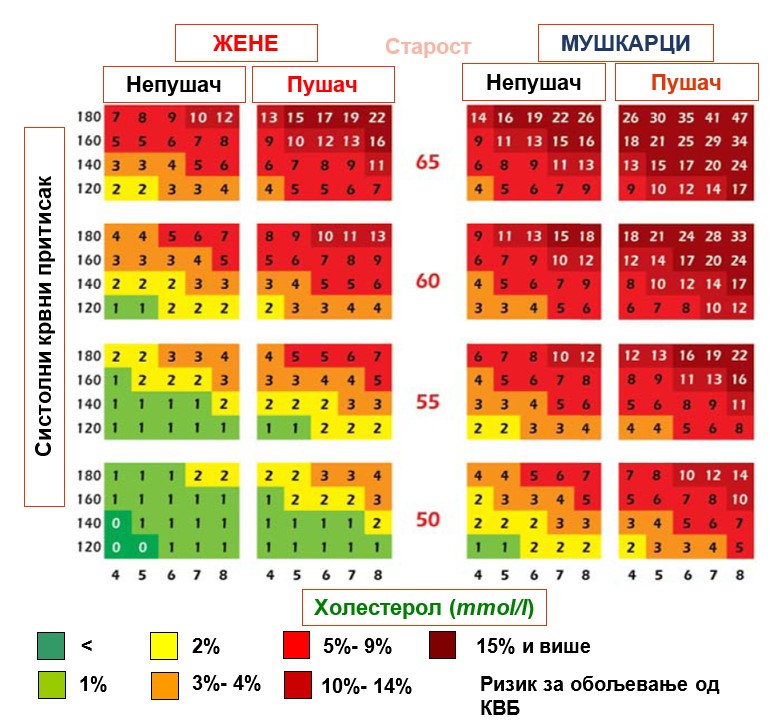
- хипертензија (артеријски крвни притисак већи од 140/90mmHg),
- хипергликемија (шећерна болест/diabetes mellitus): 1) гликолизирани хемоглобин (HbA1C) ≥6.5% или, 2) Гликемија (глукоза у крви, „ШУК“) наште (ујутру пре јела, 15h од последњег оброка) ≥7,0mmoll/l (126 mg/dl) или, 3) Гликемија у току OGTT–а са 75g глукозе у 120. минуту ≥11,1mmoll/l или, 4) Гликемија у било ком случајном узорку крви (без обзира на оброк) ≥11,1mmoll/l уз присуство типичних дијабетесних симптома (полиурија-чешће и обимније мокрење, полидипсија-повећана глад, губитак у телесној тежини). У саветовалиштима и при прегледима обраћа се пажња и на пацијенте са следећим резултатима: гликемија наште већа од 5,8mmol/l, или 1h после јела већа од 11,1mmol/l, или 2h после јела већа од 7,8mmol/l, или мокраћа (урин) 2h после јела садржи шећер и/или ацетон.
- хиперхолестеролемија: нарочито LDL (тзв. „лош“ холестерол) већи од 3mmol/l, укупни холестерол већи од 5mmol/l; ризик су и повишени триглицериди (>1,7 mmol/l).
- метаболички синдром „X”: присутна 3 од 4 знака - 1) мушки, „јабуколики“ тип гојазности (више масног ткива у трбуху), 2) смањено искоришћавање глукозе у ткивима (инсулинска резистенција), 3) хипертензија и 4) повишени триглицериди а низак HDL холестерол и др.
Б.2.1 Најчешћи лични променљиви биолошки фактори ризика за здравље:
-
- Ризици повезани са местом становања и радним местом:
- неадекватно водоснабдевање,
- аерозагађење,
- неадекватна диспозиција чврстог и течног отпада,
- нехигијенски услови становања и рада,
- бука,
- зрачења – јонизујућа и нејонизујућа (препорука за коришћење „hands-free” технологије),
- специфични ризици радног места (сменски рад, ноћни рад, ергономска оптерећења, аерозагађење, јонизујућа/нејонизујућа зрачења, бука, вибрације, изложеност биолошким узрочницима обољења...) итд.
- Социо-економски фактори:
- неписменост (функционална, здравствена, медијска, компјутерска, финансијска...),
- нижа стручна спрема,
- незапосленост,
- просечно ниски приходи по члану домаћинства,
- нерасполагање личном имовином,
- оптерећеност кућним, неплаћеним, радом,
- самохрано родитељство,
- сиромашно рурално и периурбано становништво,
- бескућништво,
- припадност посебно осетљивим или тешко доступним друштвеним групама (особе са инвалидитетом, LGBT популација, сексуалне раднице, интравенски зависници од дрога, особе које живе са HIV-ом, затвореници итд),
- мигранти, азиланти и избегло становништво,
- вишеструка оптерећеност социо-економским факторима итд.
Б.2.2 Најчешћи променљиви биолошки фактори ризика за здравље у животној средини и радној околини:
- Ризици повезани са местом становања и радним местом:
А. Најчешћи бихевиорални фактори ризика за здравље (чиниоци ризика повезани са понашањем) су:
Б. Биолошки фактори ризика за здравље се деле на непроменљиве и променљиве:
Б.1 Непроменљиви биолошки фактори ризика за здравље:
Б.2 Променљиви биолошки фактори ризика за здравље могу бити лични, у животној средини или радној околини:
Инфаркт срца (инфаркт миокарда) настаје због наглог прекида протока крви кроз крвне судове срца, управо оне који снабдевају срчани мишић неопходним кисеоником и хранљивим материјама. Разлог прекида циркулације је зачепљење крвних судова масним наслагама и ситним крвним угрушцима, тромбима, који настају на њима.
Постоји читав низ симптома који указују на инфаркт и неопходно је обратити пажњу на њих.
|
|
При појави симптома срчаног удара најважније је остати присебан и на време предузети одређене радње:
|
До можданог удара долази када је доток крви у мозак ослабљен или прекинут. Без кисеоника и храњивих материја, ћелије у мозгу почињу да одумиру. Симптоми који указују да је дошло до зачепљења крвног суда у мозгу (шлога) су:
|
|
Ако мислите или сумњате да неко из Ваше близине има мождани удар, реагујте брзо, и проверите сумњу простим тестом (ФАСТ – Брзо!):
|
Митови и истине о можданом удару
| МИТ | мождани удар не може да се спречи | ИСТИНА | мождани удар може да се спречи у 50 до 80 одсто случајева |
| МИТ | то се дешава само старим особама | ИСТИНА | чак 46 одсто можданих удара настаје код особа у најпродуктивнијем добу, између 45. и 59. године |
| МИТ | мождани удар није честа болест | ИСТИНА | 1 од 6 особа током живота ће доживети мождани удар |
| МИТ | мождани удар не може да се лечи | ИСТИНА | постоји ефикасна терапија за мождани удар, ако се што пре дође до лекара |
Дијабетес (шећерна болест) је хронична болест код које организам или не производи или неадекватно користи хормон панкреаса инсулин. Дијабетес оштећује мале крвне судове бубрега, срца, очију, нервног система и капиларне мреже на периферији. Обратите пажњу на следеће симптоме и ако их имате посаветујте се са својим доктором:
|
|
Прва помоћ код пада нивоа шећера у крви
|
Прва помоћ код високог нивоа шећера у крви
|
Митови и истине о дијабетесу
| МИТ | од дијабетеса обољевају само особе са прекомерном тежином | ИСТИНА | Тачно је да је ризик од обољевања, када говоримо о дијабетесу типа 2, дупло већи код особа са прекомерном тежином. Код изразито гојазних особа је тај ризик и три пута већи. Ипак, метаболизам више од једне четвртине гојазних особа остаје здрав. |
| МИТ | дијабетес је болест благостања и високо развијеног друштва | ИСТИНА | Потпуно нетачно. Дијабетес и обољења повезана са њим су светски проблем и у константном су порасту. Према проценама удружења, у наредних 20 година ће око 24 милиона Африканаца оболети од дијабетеса. Остали параметри такође нису позитивнији – у југоисточној Азији скоро половина дијабетичара уопште није ни свесна да има болест. |
| МИТ | од дијабетеса обољевају само стари људи | ИСТИНА | Нетачно. Истина је да дијабетес мелитус чешће погађа старије особе, али дијабетеси типа 1 и типа 2 погађају све старосне групе. И у случају дијабетеса типа 2, старосна граница све више опада. |
| МИТ | све особе са дијабетесом морају свакодневно убризгавати инсулин | ИСТИНА | Тачно и нетачно. Особе са дијабетесом типа 1 морају свакодневно уносити инсулин јер њихово тело више није у стању да произведе овај хормон. Код особа са дијабетесом типа 2 ово није неопходно тј. није неопходно у моменту дијагнозе. Неко време тело успева да компензује инсулинску резистенцију, тако што производи веће количине хормона. |